CIRSmedical Anästhesiologie - Berichten und Lernen
Während einer Metallentfernung im Mund (Tubus mittig nach unten verklebt) tritt plötzlich Frischgasmangel auf, der durch Erhöhung des Flows kurzfristig behoben werden kann. Nach einigen Minuten kann im Beatmungssystem kein Druck mehr aufgebaut werden. Die Kontrolle der Beatmungsschläuche zeigt keine Diskonnektion. Der Cuff lässt sich blocken und ist dicht. Eine Oxygenierung kann nur mit maximalem Flow und zusätzlich Flush erreicht werden. Der Operateur tastet den Tubus entlang in die Tiefe und äußert den Verdacht auf versehentliche Extubation. Der rasch zur Hilfe gerufene OA reintubiert ohne Probleme. (geblockter Cuff lag vor der Stimmritze)
Download Fall des Monats Oktober 2010 als PDF Dokument
Patientenzustand:
ASA I
Fallbeschreibung:
(Aus Gründen der Anonymität wird im Folgenden bei Personen stets die männliche Bezeichnung verwendet.)
Während einer Metallentfernung im Mund (Tubus mittig nach unten verklebt) tritt plötzlich Frischgasmangel auf, der durch Erhöhung des Flows kurzfristig behoben werden kann. Nach einigen Minuten kann im Beatmungssystem kein Druck mehr aufgebaut werden. Die Kontrolle der Beatmungsschläuche zeigt keine Diskonnektion. Der Cuff lässt sich blocken und ist dicht. Eine Oxygenierung kann nur mit maximalem Flow und zusätzlich Flush erreicht werden. Der Operateur tastet den Tubus entlang in die Tiefe und äußert den Verdacht auf versehentliche Extubation. Der rasch zur Hilfe gerufene OA reintubiert ohne Probleme. (geblockter Cuff lag vor der Stimmritze)
Was war besonders gut:
Schnelles Erkennen des Problems, sofortige Hilfe durch anderen Kollegen
Was war besonders ungünstig?
Beatmungsschläuche und Tubus unter den OP-Tüchern schwer zu erreichen. Tubusende mit OP-Tüchern stark verklebt.
Eigener Ratschlag:
Bei oralen Eingriffen eher 1-2 cm tiefer als normal intubieren
Wie häufig tritt das Ereignis in Ihrer Abteilung auf?
Selten
Wer berichtete:
Arzt
Berufserfahrung:
bis 5 Jahre
Die Analyse aus der Sicht des Anästhesisten
Es handelt sich um eine „klassische“ Komplikation bei enoralen Eingriffen. Durch die operative Tätigkeit im Mund, durch Bewegungen des Kopfes oder durch direkte Manipulation des endotrachealen Tubus kann es sehr leicht zu der genannten Komplikation kommen. Gut für diesen Fall, dass keine negativen Folgen für den Patienten entstanden sind: die Komplikation wurde bemerkt, da es zu Frischgasmangel im System kam, der Operateur hatte vermutlich „ein schlechtes Gewissen“ bzw. diagnostizierte den luxierten Tubus und der Anästhesist hat rechtzeitig um Hilfe durch den OA gerufen und diese bekommen. Soweit so gut.
Die Anforderungen an die fachliche Qualität der Versorgung müssen bei dieser Art von Eingriffen sehr hoch sein. Das zeigen auch verschiedene Urteile, die in ähnlich gelagerten Fällen gesprochen wurden (s. Kommentar des Juristen). Dies steht häufig im Gegensatz zu der Art des Eingriffes (in diesem Fall „nur“ eine Metallentfernung), der u.U. als nicht groß bzw. als Routineeingriff (HNO) gesehen wird. Somit ergibt sich bei dieser Art von Anästhesien eine Differenzierung des Risikos: das operative Risiko ist relativ gering, das anästhesiologische bezogen auf die Sicherung des Luftweges eher hoch. Dieser Differenzierung muss man in der Besetzung des Arbeitsplatzes Rechnung tragen.
Was könnte man evtl. anders / besser machen?
-
Eine absolut sichere intratracheale Tubuslage 1-2 cm oberhalb der Carina herstellen. Die pauschale Aussage „bei oralen Eingriffen eher 1-2 cm tiefer als normal intubieren“ möchten wir dahingehend relativieren. Dies dürfte dem Erfahrenen eigentlich während konventioneller Intubation in der Regel gelingen. Im Zweifel kann man mit einer kurzen fiberoptischen Inspektion die richtige Tubuslage einstellen / verifizieren.
-
Eine feste Verbindung zwischen dem Unterkiefer und dem Tubus herstellen. Der Tubus wird mittig auf den Unterkiefer mit einem Unterlegtupfer und ausreichend Pflastermaterial fest fixiert.
-
Bei der operativen Abdeckung darauf achten, dass der Tubus möglichst nicht mit den OP-Tüchern verklebt wird. Er soll eine feste Einheit mit dem Unterkiefer, nicht dem operativen Geschehen bilden.
-
Zusätzlich zu den Alarmierungsmöglichkeiten des Narkosegerätes (Frischgasmangel, Diskonnektionsalarm) das Kapnogramm genau beobachten (s.u).
-
Nachblocken des Cuffs nur, wenn der Druck im Cuff abgefallen ist (Cuffdruckmesser bei diesen Operationen unbedingt verwenden) und eine Leckage bei liegendem Tubus beobachtet wird. Im vorliegenden Fall hätten die Stimmbänder durch das Nachblocken geschädigt werden können.
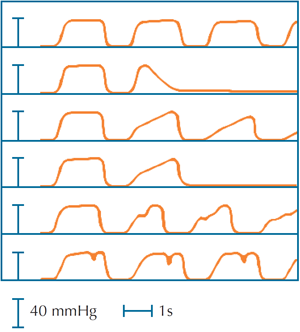
Im Kapnogramm kann man in den meisten Fällen von Tubusdislokation oder Tubusabknickung typische Kurvenformen erkennen (Abbildung 12):
-
Normales Kapnogramm
-
Diskonnektion
-
Atemwegsobstruktion, teilweise abgeknickter Tubus
-
Tubus abgeknickt
-
Undichtigkeit, z.B. Tubusdislokation in den Oropharynx
-
Dromedar-Zeichen bei ganz oder teilweise abgeknicktem Tubus
2Modifiziert nach:
Blockpraktikum Anästhesiologie der Klinik für Anästhesiologie, Universitätsklinikum Düsseldorf (S. 9);
http://www.uniklinik-duesseldorf.de/img/ejbfile/skriptAnaesthesiologie.PDF?id=3472 [25.10.2010] und
http://file1.npage.de/002961/31/bilder/dromedary_sign.gif [25.10.2010]
-
Eine partielle Tubusdislokation mit folgendem Frischgasmangel äußert sich häufig in einer unregelmäßigen Plateauphase, evtl. überlagert mit sog. kardiogenen Oszillationen. Dies ist ein sehr frühes Zeichen und geht häufig dem Alarm des Anästhesiegerätes voraus.
-
Einen beginnend oder partiell abgeknickten Tubus kann man neben der oben dargestellten Atemwegsobstruktion auch manchmal anhand des sog. „Dromedar-Zeichens“ erkennen (s. Abbildung 1).
Wir dürfen nicht behaupten, dass solche Zeichen immer und zuverlässig sichtbar werden, aus der eigenen Erfahrung wissen wir aber, dass man sehr häufig diese Zeichen sieht!
Die Analyse aus der Sicht des Juristen
Die Rechtsprechung stellt hohe Anforderungen an die ärztliche Sorgfalt, speziell in der Anästhesie, und hier besonders bei der Intubationsnarkose. Schon das Oberlandesgericht (OLG) Bamberg (Urteil v. 14.07.1987, AHRS 2320/32) sieht in einer Fehlintubation einen "schuldhaften ärztlichen Fehlgriff", dies zumindest dann "wenn nicht eine Kontrolle des Tubus und eine sofortige Behebung des fehlerhaften Sitzes des Tubus vorgenommen wird." So verlangt das OLG Stuttgart (Urteil v. 02.07.1992, AHRS 2320/46), dass der Anästhesist durch genaue Beobachtung der Narkoseabläufe und des Patienten sicherzustellen habe, den Zustand einer Sauerstoffunterversorgung innerhalb eines Zeitraums von 1 Minute zu erkennen. Und es sollte "schon der Anästhesist - und nicht erst der Operateur bei seiner chirurgischen Tätigkeit - rechtzeitig bemerken, dass eine Fehlintubation vorliegt", so das OLG Celle (Urteil v. 01.12.1980, AHRS 2320/20).
In einem Fall, den der Bundesgerichtshof (Urteil v. 15.06.1993, NJW 1993, 2989) zu entscheiden hatte, wirkte ein Arzt in Weiterbildung bei einem HNO-Eingriff mit, in dessen Verlauf der Patient von sitzender Position in Rückenlage umgelagert wurde. Bei der Umlagerung verlegte sich der Tubus. Der BGH sah einen Behandlungsfehler in Form eines Organisationsmangels darin, dass ein Weiterbildungsassistent in der kritischen Phase der Umlagerung ohne fachärztliche Aufsicht blieb. Zwar hatte der Anästhesist in Weiterbildung schon an verschiedenen HNO-Eingriffen mitgewirkt, aber noch bei keinem Kombinationseingriff mit Umlagerung.
Speziell die "Umlagerung" des Patienten sah der BGH als "eine jedenfalls nicht gänzlich ungefährliche und deshalb aufgrund des geschuldeten Facharztstandards nicht der alleinigen Verantwortung" des noch unerfahrenen Weiterbildungsassistenten "zu überlassende Besonderheit" an. Das damit verbundene Narkoserisiko ist auch nicht schon ausreichend durch den möglichen Rufkontakt des Weiterbildungsassistenten zu dem Fachanästhesisten aufgefangen. "Denn eine spezifische Gefahr für den Patienten bei selbstständiger Tätigkeit eines noch nicht voll ausgebildeten Assistenzarztes liegt ja … gerade darin, dass dieser Arzt auftretende Komplikationen eventuell gar nicht erst bemerkt …, und deshalb von einem möglichen Rufkontakt nicht oder jedenfalls nicht rechtzeitig Gebrauch macht." Inwieweit der Sachverhalt hier ähnlich liegt, lässt sich der Schilderung nicht zuverlässig entnehmen. Deutlich wird jedenfalls, dass die als besonders ungünstig beschriebenen Bedingungen, dass Beatmungsschläuche und Tubus unter den OP-Tüchern schwer zu erreichen waren und das Tubusende mit OP-Tüchern stark verklebt war, besondere Sorgfalt erforderten.
In dem gerade geschilderten Fall der Umlagerung bei dem HNO-Eingriff führt der BGH aus: "Dies hätte in Anbetracht der ohnehin gegenüber anderen Narkosearten größeren Risiken einer Intubationsnarkose" Anlass geben müssen, die Ordnungsmäßigkeit der Narkose im unmittelbaren Anschluss an die Umlagerung … ebenso, wie bei der zu Beginn der Operation erfolgten Intubation" zu überprüfen. Angesichts der geschilderten ungünstigen Umstände würde der BGH vermutlich auch im vorliegenden Fall eine besonders sorgfältige Prüfung bei Manipulationen, die die Tubuslage tangieren, fordern. Gerade ungünstige Umstände verlangen fachlich - und damit auch rechtlich - ein besonders sorgfältiges Airway-Management, bei dem neben dem Verdacht der Diskonnektion stets auch die mögliche Verlegung des Tubus oder versehentliche Extubation in Betracht gezogen werden müssen.
-
Bei Eingriffen in der Mundhöhle: Größtmögliche Sorgfalt bei Platzierung und Fixierung des Tubus walten lassen.
-
Kontinuierliches Monitoring von Kapnogramm und Beatmungsgerät, besonders bei Lagerungsänderungen des Kopfes.
-
Erfahrenen Facharzt stets in unmittelbarer Rufweite
|
Autoren:
Prof. Dr. med. W. Heinrichs, AQAI GmbH, Mainz
Prof. Dr. med. A. Schleppers, Berufsverband Deutscher Anästhesisten, Nürnberg
Dr. iur. E. Biermann, Berufsverband Deutscher Anästhesisten, Nürnberg
Ass. iur. E. Weis, Berufsverband Deutscher Anästhesisten, Nürnberg
Dipl.-Sozialw. T. Dichtjar, Berufsverband Deutscher Anästhesisten, Nürnberg
Dr. M. St. Pierre, Anästhesiologische Klinik, Universitätsklinikum Erlangen |

